Osteocondroza este o boală degenerativ-distrofică a structurilor cartilaginoase ale coloanei vertebrale, ceea ce duce la o încălcare a structurii și a caracteristicilor funcționale ale discurilor intervertebrale și ale sistemului musculo-scheletic din jur. În funcție de locație, există trei tipuri principale de osteochondroză:

- cervical;
- piept;
- lombar.
Conform statisticilor Organizației Mondiale a Sănătății, această boală afectează de la 50% la 90% din populația lumii. Se observă că în ultimii ani, osteochondroza crește rapid mai tânăr. Cu o examinare detaliată astăzi, va fi dificil să găsești o persoană în vârstă de peste 20 de ani, fără proeminențe discale și alte semne primare ale acestei boli, iar vârsta medie a apariției semnelor clinice cu drepturi depline (dureri cronice, tulburări de postură etc. ) este de 30-36 de ani.
Cauzele osteochondrozei
Principalele cauze ale osteocondrozei coloanei vertebrale includ:
- stil de viață sedentar;
- predispoziție ereditară;
- tulburări metabolice și gastrointestinale care interferează cu absorbția normală a substanțelor nutritive esențiale de către organism;
- riscuri profesionale, cel mai adesea expunerea la vibrații;
- dezvoltarea scoliozei și a diferitelor tipuri de tulburări de postură în timpul creșterii active a corpului;
- aport insuficient de apă, deshidratare permanentă;
- tulburări metabolice, malnutriție și lipsa de nutrienți esențiali în dietă;
- încălcarea metabolismului calciului în organism;
- creșterea activității fizice și a sporturilor traumatice;
- pantofi inconfortabili;
- stres cronic;
- traumă;
- anomalii congenitale în dezvoltarea sistemului musculo-scheletic.
Cel mai adesea, aceasta este vina stilului de viață pe care îl duc majoritatea oamenilor moderni și a însăși natura bolii. Osteocondroza se numește plata unei persoane pentru mersul pe verticală.
Din păcate, natura nu a dezvoltat încă un mecanism fiabil de protecție împotriva efectelor negative ale presiunii verticale. La alergare, sărituri și alte sarcini de montaj, discurile noastre se contractă și se extind sub influența vertebrelor, acționând ca un amortizor. Într-o astfel de situație, țesutul cartilaginos suferă constant de microtraumatizare. Treptat, există mai multe astfel de microtraume, iar dacă la o vârstă fragedă, rezervele organismului sunt suficiente pentru a-i reface și a le restabili, atunci după 21 de ani aceste procese sunt inhibate brusc, iar de la 25 de ani se declină complet, procesele de degenerare încep să predomine asupra proceselor de regenerare.
Din cauza lipsei de mișcare, a posturilor incomode de șezut, a obiceiurilor proaste, a lipsei de somn, a repausului insuficient, a stresului, munca vaselor de sânge se deteriorează, mai puține substanțe nutritive încep să curgă, iar procesele nutritive ale discurilor încep să fie perturbate. În cele din urmă, acest lucru determină uzura cartilajului.
Predispoziția genetică joacă, de asemenea, un rol important în rata de dezvoltare a osteocondrozei. Unul dintre principalii factori în evoluția bolii sunt abaterile în sinteza țesutului conjunctiv. Uneori, aceste eșecuri apar pe parcursul vieții și sunt cauzate de stilul de viață și de factori de vârstă, dar mai des vinele noastre sunt de vină.
Exact, de asemenea, probabilitatea bolii poate depinde de modul în care, la nivel genetic, sunt susceptibile la diverse afecțiuni și alte structuri ale corpului uman, de care depinde munca și alimentația coloanei vertebrale în ansamblu.
Mecanismul dezvoltării osteocondrozei
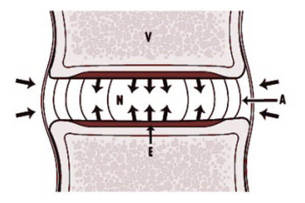
Discul intervertebral este un corp elastic gelatinos. Ca orice țesut cartilaginos, conține substanțe speciale - mucopolizaharide. În timpul activității fizice, metabolismul discului crește și mai mulți nutrienți încep să curgă către acesta. Numărul enzimelor care intră crește, care modifică proprietățile mucopolizaharidelor. Încep să atragă mai multă apă din spațiul intercelular, discul începe să se umfle, compensând sarcina pe vertebre. Procesul de legare a apei continuă până când presiunea pe disc ajunge la echilibru. Când sarcina este îndepărtată, procesul este inversat. Apa revine, elasticitatea corpului discului scade și echilibrul dinamic este restabilit.
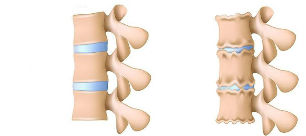
Cu osteocondroza, în primul rând apar modificări ale corpului discului intervertebral. Cantitatea și compoziția mucopolizaharidelor se modifică, conținutul de sulfat de condroitină și acid hialuronic poate scădea. Drept urmare, toate acestea duc la deshidratarea nucleului pulpos. Discul își pierde elasticitatea, scade în volum și nu mai suportă în mod normal sarcina care acționează asupra lui. De asemenea, nucleul pulposus începe să piardă elasticitatea.
Modificările care apar au o încălcare a proprietăților de absorbție a șocului a discului, ceea ce afectează negativ capacitatea de fixare a acestuia. Cu mișcare sau efort, unele părți ale coloanei vertebrale, deși ușor, dar pot fi deplasate unele față de altele. La început, fixarea slăbită poate fi compensată de forța mușchilor și ligamentelor. Cu toate acestea, în viitor, pot apărea modificări patologice sau atrofierea aparatului musculo-ligamentar sub influența diferitelor tipuri de factori negativi (ședere prelungită într-o poziție verticală fixă, tulburări de postură, efort fizic greu). Se poate produce și procesul opus - o creștere excesivă a fixării musculare. Grupurile de mușchi responsabili de fixarea coloanei vertebrale devin excesiv de tensionate și această stare nu dispare nici în timpul repausului.
Datorită distribuției inegale a încărcăturii, entorse, slăbiciune musculară, modificări degenerative progresive ale discurilor, încep să apară modificări la nivelul țesuturilor osoase ale vertebrelor din jur. Densitatea structurilor osoase începe să crească, datorită faptului că organismul începe să pompeze calciu acolo, pentru a compensa presiunea pe care discul a preluat-o anterior în timpul sarcinilor.
Diagnosticul osteocondrozei
Diagnosticul primar se face pe baza plângerilor și examinării preliminare a pacientului. Se verifică prezența durerii în diferite părți ale coloanei vertebrale, în condiții de repaus și mișcare. Medicul determină localizarea durerii, durata acesteia, specifică factorii care provoacă durerea, caz în care durerea se intensifică și scade. Este specificat pentru cât a durat boala, ce a contribuit la debutul ei, cum a procedat, în ce circumstanțe are loc o exacerbare, cum se simte pacientul în timpul remisiunii.
Apoi, se determină gradul de leziune a coloanei vertebrale. Intervalul posibil de mișcare este setat:
- înclinat (înainte, înapoi, lateral);
- mișcări de rotație în diferite părți ale coloanei vertebrale.
Este necesar să se acorde atenție curbelor fiziologice ale coloanei vertebrale, posibilă aplatizare (în cazuri rare, întărire) a lordozei în regiunile lombosacrale și cervicale. Este posibilă prezența unor posibile deformări ale coloanei vertebrale:
- scolioză;
- înclinarea involuntară a capului spre partea dureroasă;
- poziție pelvină oblică.
Sunt determinate încălcări ale sensibilității potențiale. Se evaluează starea aparatului musculo-ligamentar, o posibilă scădere a tonusului și a atrofiei musculare.
X-RAY
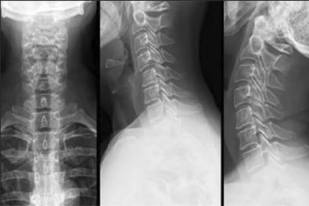
Examinarea radiografiei permite evaluarea stării vertebrelor și a discurilor afectate. Poza poate fi realizată în 2 planuri reciproc perpendiculare - drepte și laterale, precum și în două proiecții oblice. Razele X sunt efectuate în timp ce stau în picioare sau întinse. Dacă este necesar, radiografia poate fi realizată atât în poziția de flexie-extensie, cât și cu o înclinare spre lateral.
RMN (TOMOGRAFIE REZONANȚĂ MAGNETICĂ)
Cea mai informativă metodă de diagnostic a osteochondrozei. Pe lângă structurile osoase, poate evalua și starea țesuturilor moi care înconjoară coloana vertebrală (cartilaj, vase de sânge, mușchi, ligamente, nervi etc. ). RMN-ul poate fi efectuat în trei proiecții. Spre deosebire de tomografie, acesta nu expune corpul la razele X.
CT (TOMOGRAFIE COMPUTER)
Are mai multe avantaje față de examinarea cu raze X. Razele X prezintă schimbări mai bune în structurile osoase ale vertebrelor, înălțimea discului, osteofite și creșteri osoase emergente, prezența sclerozei subcondrale. Cu toate acestea, CT vă permite să vedeți posibile rupturi ale discurilor, compresia rădăcinilor, modificări ale durabilității măduvei osoase.
ELECTROMIOGRAFIE (EMG)
EMG este o evaluare a potențialelor bioelectrice ale mușchilor coloanei vertebrale, care apar atunci când sunt excitați. De fapt, este o metodă de înregistrare a activității electrice a fibrelor musculare. Promovează un diagnostic mai obiectiv al osteochondrozei, precum și controlul asupra evoluției și prognosticului bolii.
ROGOGRAFIE
Servește pentru a studia starea vaselor extremităților, creierului și spatelui în cazul leziunilor anumitor părți ale coloanei vertebrale.
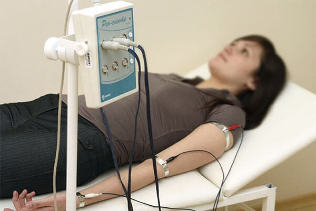
Reovasografia (RVG) este un tip de reografie efectuată la examinarea vaselor brațelor și picioarelor. Cu sindromul radicular, în arterele extremităților superioare și inferioare există fenomene spastice, în principal din partea leziunii. RVG vă permite să le identificați.
Reografia este în special informativă pentru diverse evenimente vasculare din zona afectată a coloanei vertebrale, în special în sindromul unei artere comprimate. Această metodă de cercetare vă permite să judecați indirect starea vertebrei afectate și să urmăriți dinamica bolii.
ELECTROENCEFALOGRAFIE (EEG)
Studiul biopotențialelor creierului în osteochondroza coloanei vertebrale cervicale. EEG este cel mai informativ atunci când se efectuează teste pentru rotația capului și extensia gâtului. Vă permite să identificați anomalii în arterele vertebrale, ceea ce duce la o încălcare a aportului de sânge către creier. Studiul evaluează ritmul, frecvența și amplitudinea undelor. Leziunile arteriale se manifestă prin aplatizarea și desincronizarea encefalogramei. În cazuri severe, ritmul poate fi slab exprimat sau absent cu totul. De asemenea, poate exista o serie de alte fenomene patologice pe care un specialist le poate descifra.
Tratamentul osteochondrozei
Tratamentul bolilor necesită întotdeauna o abordare integrată. În funcție de gravitatea și severitatea manifestărilor, cursul terapiei intensive poate dura de la 1 la 3 luni, iar profilaxia suplimentară vizează consolidarea rezultatului obținut până la 1 an.
Tratamentul poate fi efectuat în 2 direcții: conservator și operativ.
TRATAMENT CONSERVATIV PENTRU OSTEOCHONDROZĂ
Acest tip de terapie are ca scop ameliorarea durerii, creșterea gamei sănătoase de mișcare a coloanei vertebrale și prevenirea dezvoltării ulterioare a bolii. Include următoarele indicații:
- Terapia medicamentoasă;
- Fizioterapie;
- Terapie cu exerciții fizice (exerciții de fizioterapie);
- Masaj;
- Terapie manuală;
- Osteopatie;
- Tehnici inovatoare (celule stem);
- Reabilitare psihologică;
TERAPIE MEDICALĂ
Dacă sindromul durerii este pronunțat și înrăutățește semnificativ calitatea vieții, atunci se recomandă utilizarea blocajului nervos. Blocajele sunt împărțite în următoarele tipuri:
- Blocarea punctelor declanșatoare (garniturile musculare formate ca urmare a distribuției inegale a sarcinii pe mușchii spatelui);
- Intrazos - injecția de anestezic în corpul spongiosum pentru a ameliora durerea și a trata afecțiunile neuronale, motorii și vasculare concomitente;
- Facet - injecție de anestezic pentru a reduce durerea la rădăcinile nervoase și articulațiile fațetelor;
- Paravertebral - introducerea de medicamente în coloana vertebrală în locurile unde apar rădăcinile nervoase, pentru a dezactiva temporar reflexul de durere;
- Epidural - injectarea unui medicament în spațiul epidural al coloanei vertebrale lombosacrale cu sindrom radicular pentru a calma durerea;
Grupuri de medicamente utilizate pentru tratamentul osteochondrozei:
- Medicamente antiinflamatoare - utilizate pentru a opri procesele inflamatorii;
- Antispasmodice - pentru ameliorarea spasmului;
- Antioxidanți - pentru a preveni efectele radicalilor liberi care accelerează îmbătrânirea și dezvoltarea proceselor degenerative în țesuturi;
- Preparate pentru îmbunătățirea circulației sângelui la nivelul coloanei vertebrale;
- Condroprotectori - pentru regenerarea și inhibarea proceselor de degenerare a țesutului cartilagian.
Condroprotectorii sunt o parte integrantă a tratamentului terapeutic al osteochondrozei. Sunt disponibile sub trei forme: injectabile, comprimate, precum și unguente și creme.
Medicamentele pot fi prescrise pentru utilizare externă sub formă de unguente și geluri, pentru injecții intramusculare sub formă de injecții și oral sub formă de capsule și tablete.
Medicamentele sunt prescrise exclusiv de către medic. În absența durerii și a modificărilor degenerative pronunțate, utilizarea medicamentelor nu este justificată. Tratamentul osteocondrozei este imposibil exclusiv cu ajutorul medicamentelor. Terapia trebuie să includă dieta, activitatea fizică optimă, fizioterapia, dacă este posibil, reabilitarea psihologică și alte măsuri preventive.
MASAJ PENTRU PREVENIREA OSTEOCONDROZEI
Avantajele masajului sunt următoarele:
- îmbunătățirea circulației sângelui, stabilizarea proceselor metabolice ale discului intervertebral și a țesuturilor înconjurătoare;
- îndepărtarea spasmelor ligamentare musculare;
- întărirea mușchilor și ameliorarea stresului de la coloană vertebrală;
- inhibarea și prevenirea dezvoltării proceselor inflamatorii;
- creșterea tonului și creșterea eficienței întregului corp.
FIZIOTERAPIE
Fizioterapia în tratamentul osteocondrozei, în funcție de stadiul bolii și de starea pacientului, este utilizată atât în combinație cu terapia medicamentoasă, fie separat.
Pentru bolile degenerative ale coloanei vertebrale, în funcție de simptomele și tipul de manifestări ale bolii, se folosesc următoarele tipuri de fizioterapie.
UV (RADIAȚIE ULTRAVIOLET LOCALĂ)
Expunerea directă la lumina UV pe piele stimulează producerea de vitamina D, care joacă un rol cheie în absorbția calciului. Procedura se realizează cu ajutorul radiațiilor, care are un efect bactericid, antiinflamator și analgezic.
ULTRASONIC.
Expunerea țesuturilor corpului la radiații sonore de înaltă frecvență (de la 20 Hz și mai mult). Sunt utilizate în combinație cu diverse medicamente antiinflamatoare și analgezice pentru uz extern pentru o mai bună penetrare a țesuturilor corpului. Scopul principal al metodei este de a elimina sindromul durerii de diferite localizări.
TERAPIA SHOCK WAVE
Esența procedurii constă în transmiterea unei unde acustice la locul durerii. Principalul obiectiv este de a calma durerea, de a îmbunătăți microcircularea sângelui, de a accelera metabolismul.
TERAPIE LASER
Impact cu lasere speciale cu heliu-neon. O astfel de radiație promovează activarea proceselor bioelectrice în țesuturile nervoase și are efecte antiinflamatorii și analgezice. Laserul este aplicat pe rădăcinile nervoase ale coloanei inflamate situate în apropierea zonei afectate a coloanei vertebrale.
MAGNETOTERAPIE
Expunerea în zona afectată a coloanei vertebrale cu un câmp magnetic, ca urmare, în țesuturi este creat un câmp bioelectric, care stimulează toate procesele metabolice din zona afectată la nivel celular. Magnetul are un efect antiinflamator și antispasmodic.
ELECTROFORIZĂ
Expunerea zonei afectate la un șoc electric slab. Sub influența unui câmp electric, particulele unui mediu dispersat sunt capabile să se deplaseze cu ușurință în medii gazoase și lichide. În acest fel, medicamentele necesare pot fi livrate direct în zona afectată, ceea ce crește semnificativ eficacitatea tratamentului.
BALNEOTERAPIE
Metode pentru tratamentul osteocondrozei cu utilizarea diferitelor tipuri de ape minerale: băi, dușuri, bazine. În timpul procedurii, particulele minerale pătrund în piele și afectează centrii nervoși.
MUD
Tratamentul osteocondrozei cu noroi este utilizat sub formă de aplicații de noroi (învelișuri). Impactul asupra organismului are loc prin influența temperaturilor ridicate în combinație cu compoziția chimică a noroiului. În țesuturile afectate, metabolismul este accelerat, circulația sângelui este îmbunătățită, se exercită un efect antiinflamator, iar severitatea sindromului de durere scade.
TERAPIA TRACȚIEI (LUNGEREA SPINELOR)
Unul dintre cele mai eficiente tratamente pentru osteochondroză. În timpul întinderii, are loc întinderea aparatului musculo-ligamentos al coloanei vertebrale, distanța dintre vertebre crește cu 2-4 mm. Posibilele hernii și proeminențe sunt reduse. Presiunea excesivă asupra rădăcinilor nervoase și vaselor de sânge este ameliorată, ceea ce poate fi hernii și osteofite (creșteri osoase pe vertebre). Tracțiunea coloanei vertebrale ajută, de asemenea, la reducerea edemului local, la îmbunătățirea circulației sângelui și la ameliorarea tensiunii excesive a aparatului musculo-ligamentar.
MASAJ VACUUM
Procedura se efectuează folosind cupe medicale sau un aparat special. În timpul terapiei cu vid, sunt stimulate vasele de sânge ale organelor interne. În locurile unde s-a efectuat masajul, se activează producția de enzime, substanțe biologic active, accelerarea metabolismului intern și procesele de regenerare. Prin utilizarea continuă, procedura poate înlocui întinerirea țesuturilor semnificative la locul de aplicare.
CRIPOTERAPIE
Răcirea bruscă a corpului la temperaturi scăzute, care are un efect terapeutic. Se caracterizează prin eficiență ridicată în suprimarea sindromului durerii, deoarece o scădere bruscă a temperaturii blochează receptorii durerii, crescând semnificativ pragul durerii. Are un efect antiinflamator excelent. Există o scădere a nivelului de colagenază (o enzimă care descompune legăturile peptidice în toate tipurile de colagen). Formarea granuloamelor este blocată. Edemul țesuturilor moi și ganglionilor limfatici este eliminat, fluxul limfatic revine la normal.
Terapie cu exerciții - EXERCIȚIU TERAPEUTIC PENTRU OSTEOCHONDROZĂ
Sarcina principală a terapiei de exercițiu este de a ameliora și consolida aparatul musculo-ligamentar al coloanei vertebrale, pentru a crește flexibilitatea și gama de mișcare a vertebrelor. Exercitiile pentru osteochondroza ajuta la imbunatatirea circulatiei sangelui si la cresterea permeabilitatii tesuturilor din jurul coloanei vertebrale pentru o mai buna permeabilitate a nutrientilor.
Principiile de bază ale exercițiilor de fizioterapie pentru orice tip de osteochondroză
- Clasele trebuie să aibă loc într-o zonă bine ventilată, de preferință în aer liber;
- Exercitiul trebuie efectuat numai în timpul remisiunii, când simptomele sunt absente;
- Îmbrăcămintea trebuie să fie cât mai liberă și să nu restricționeze mișcarea;
- Toate mișcările trebuie efectuate fără probleme, iar amplitudinea și numărul de repetări ar trebui să crească treptat;
- Opriți imediat exercitarea dacă apare durere;
- Mult depinde de respirație, încercați să-l ascultați în timp ce exersați. Toate exercițiile de întindere trebuie făcute la expirație;
- Asigurați-vă că vă monitorizați ritmul cardiac și tensiunea arterială. Dacă acești indicatori depășesc norma, reduceți intensitatea sarcinii;
- În orice practică de sănătate, coerența joacă un rol important; pentru obținerea cea mai rapidă a rezultatului, respectați regularitatea în clasele dvs. ;
- "Mai puțin este mai bun, dar mai des". Mentine exercitiul la o intensitate mica, dar ideal daca poti face gimnastica de mai multe ori pe zi. Încercați să găsiți timp pentru o mică sală de sport chiar și la serviciu.
- Setul de exerciții în fiecare caz este selectat individual, înainte de începerea cursurilor, asigurați-vă că vă consultați medicul.
CE SA FACI DACA TIMPUL NU ESTE MAI MARE PENTRU REALIZAREA EXERCIȚIILOR?
Dacă nu aveți suficient timp pentru a face exerciții complete pentru prevenirea osteocondrozei, vă oferim complexe de cinci minute care pot fi realizate în afara casei (de exemplu, la serviciu).
TERAPIA MANUALĂ PENTRU OSTEOCHONDROZĂ
Terapia manuală este un efect fizic dozat local asupra zonei afectate a coloanei vertebrale și a țesuturilor înconjurătoare. Scopul său este de a restabili funcționarea normală și mobilitatea segmentelor vertebrale din zonele deteriorate.
Este considerată una dintre cele mai eficiente și mai blânde metode de tratare a osteocondrozei, în special în stadiile inițiale.
De regulă, procedura include 3 componente:
- Masaj de relaxare - încălzirea și încălzirea mușchilor, îndepărtarea tonului excesiv;
- Mobilizare - utilizarea tehnicilor de relaxare și întindere pentru ameliorarea spasmelor și îmbunătățirea caracteristicilor motorii ale aparatului și articulațiilor musculo-ligamentare. Scopul este normalizarea mișcărilor, îmbunătățirea circulației sângelui, restabilirea metabolismului în zonele afectate de osteochondroză. Poate fi efectuat prin tehnică pasivă sau prin tracțiune;
- Manipulare - acțiuni forțate efectuate cu scopul de a readuce vertebrele la locurile lor și de a restabili funcționarea normală a articulațiilor.
INDICĂRI ȘI CONTRAINDICĂRI PENTRU TERAPIA MANUALĂ
Terapia manuală are o serie de limitări, care sunt determinate de starea pacientului.
Citire:
- osteochondroză larg răspândită cu leziuni la scară largă a coloanei vertebrale;
- stadiile timpurii ale bolii cu leziune localizată;
- blocarea funcțională a articulațiilor vertebrale de gradul al doilea și al treilea;
- hernie vertebrală.
Contraindicații:
- tumori ale coloanei vertebrale și structurilor paravertebrale;
- tuberculoză;
- spondilită anchilozantă;
- traumă și perioada postoperatorie;
- instabilitate vertebrală de gradul 3-4;
- inflamația măduvei spinării și a membranelor sale;
- tulburări ale circulației cefalorahidiene;
- sindroame de durere pronunțate;
- lacrimi și entorse severe ale mușchilor și ligamentelor;
- disfuncția rădăcinilor nervoase;
- fracturi ale coloanei vertebrale;
- și altele
PERIOADA DE TRATARE
În funcție de caracteristicile cursului bolii, durata tratamentului poate fi cuprinsă între 1-2 săptămâni și 2-3 luni. Numărul de proceduri depinde de caracteristicile pacientului și de o serie de factori asociați.
































